当院における無痛分娩の取り組みについて
無痛分娩とは・・・
お産の時の痛みは、進行状況により、強さも感じる場所も、変化していきます。無痛分娩は、硬膜下麻酔を行って、感覚を全くなくすのではなく耐えられる痛みに和らげながら行うお産です。
詳しくはこちらをご覧ください。
無痛分娩の流れ
妊婦健診時の保健指導・妊婦教室での集団指導で分娩についての説明があります。
無痛分娩を希望される場合は、出産前に麻酔科外来の受診(妊娠36 週までに)が必要となります。麻酔科外来では、無痛分娩が安全に行うことができるかどうかの確認や服薬指導、麻酔についての追加説明を行います。
血がとまりにくい方、脳や背骨に異常のある方、硬膜外カテーテルが入る部分の皮膚に感染のある方などは硬膜外麻酔が行えない場合があります。無痛分娩の手順やメリットデメリットも十分な説明を聞いていただき、安心して分娩日を迎えられるようお手伝いしていきます
基本的には陣痛が自然に発来してから入院して頂きます。そして妊婦さんが希望したタイミングで麻酔を開始することができるように、産科・麻酔科スタッフが連携して対応しています。
出産前に無痛分娩を希望していたとしても、妊婦さんのご希望で結果的に麻酔をしないで出産するという選択もできます。
ただ、出産直前で無痛分娩を希望された場合や急激にお産が進行した場合は、陣痛の痛みが強い時期であるため、麻酔のカテーテがスムーズに入らないことがあり、結果として出産までに麻酔をすることが間に合わない場合もあります。
麻酔の準備としては、
- 麻酔中の水分補給や薬剤を使用する場合のため、また、開始後体調の変化がおこった場合に、すぐに対応できるよう点滴のルートを確保させていただきます。
- 麻酔のための術着に着替えて頂きます。
- 安静に休むことで起こる血栓防止のために弾性ストッキングをはいていただきます。
- コンタクトをはずし、眼鏡を使用しましょう。
- ジェルネイルをはずしておきます。
- 心電図血圧モニターをつけます。
無痛分娩中の過ごし方
- 麻酔を始めてからは基本的には食事はとれません。水分は飲むことができます
麻酔中に限らず、陣痛がきている妊婦さんの胃腸の動きはにぶくなっているため、嘔吐した時の問題点から食事は控えた方がよいとされています。
無痛分娩中は点滴により水分補給をしています。 - 基本的にはベッド上で過ごしていただきます。
麻酔中は下半身の感覚や動きが鈍くなるので、急に立ち上がったりすると転倒する危険があるためです。
トイレは必要に応じて管を入れて(導尿)尿を排出させます。導尿は麻酔が効いているので痛みはありません。 - 胎児心拍陣痛モニターは麻酔開始後から赤ちゃんが生まれるまで付けていただきます。
- 麻酔開始直後は頻回に、その後も基本的には 15-30 分おきに妊婦さんの血圧を測らせていただきます。
- 麻酔中ずっと同じ姿勢にならないようにスタッフが定期的に体の向きを変えるお手伝いをします。麻酔中は下半身の感覚がにぶくなっているため、長時間同じ姿勢でいることによる神経障害や皮膚トラブルを予防するためです。
分娩終了後も、麻酔科医が診察し異常がないことを確認します。ご不明な点がございましたら、麻酔科受診時にお尋ねください。
急変時への対応
母児の状況により 緊急帝王切開や児の管理が必要と考えられる場合は、麻酔科、産婦人科、小児科と速やかに連携して対応しています。年1回は、手術室・救急外来など関係部署との緊急帝王切開シミュレーションを行っています。他、病棟での急変時の対応できるようシミュレーション訓練をおこなっています。
無痛分娩の関わる医師数について
2024年4現在
| 産婦人科医師数 | 麻酔科医師数 | 合計 | |
|---|---|---|---|
| 常勤医数 | 2人 | 3人 | 5人 |
無痛分娩取り扱い数
| 2024年(4月~3月) | |
|---|---|
| 分娩件数 | 173 |
| (再掲)非無痛経腟分娩 | 89 |
| (再掲)無痛分娩 | 33 |
| (再掲)帝王切開分娩 | 51 |
無痛分娩麻酔担当者
長谷川 公一(はせがわ こういち)無痛分娩麻酔管理者
櫛田 康彦(くしだ やすひこ)
神野 彩(かんの あや)
無痛分娩(専門家医師による自己調節硬膜外鎮痛)について
恵寿総合病院では、皆様の安全で安楽な出産のお手伝いができるチーム医療体制を整えております。痛みの専門家(麻酔科医師)による硬膜外麻酔で、安全で選択的(ピンポイント)に痛みをコントロールできる痛みの少ないお産が可能です。(痛みの感じ方には個人差があります)
硬膜外無痛分娩について
硬膜外麻酔を用いて分娩時の痛みを和らげる方法を「硬膜外無痛分娩」といいます。無痛分娩の中で、最も一般的な方法です。
硬膜外腔(こうまくがいくう)と呼ばれる、背骨の中にある脊髄神経を包む膜の外の狭い間隙に細くて柔らかいチューブ(カテーテル)を挿入します。そのカテーテルに局所麻酔薬を注入することで痛みを和らげる方法です。


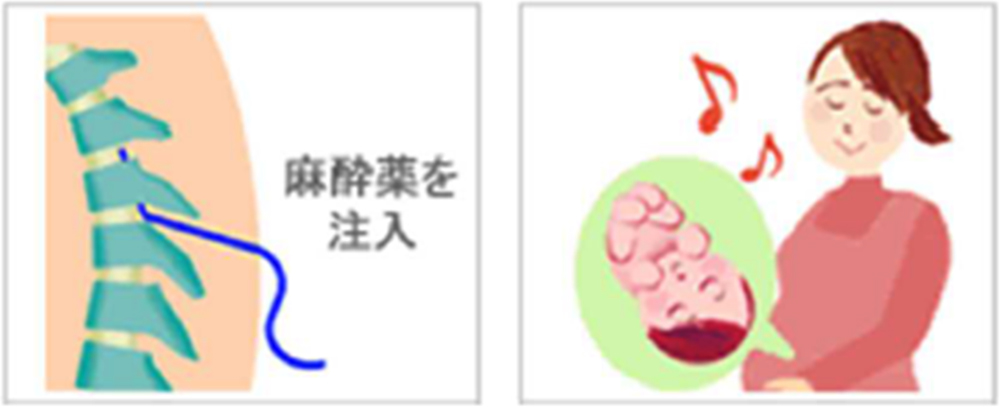
硬膜外無痛分娩の特徴
- お母さんの意識がはっきりしています。
お腹から下の部分に効く麻酔ですので、お母さんの意識がはっきりしています。 - 赤ちゃんへのお薬の影響がほとんどありません。
使用する麻酔薬の量が非常に少ないため、赤ちゃんへ麻酔薬の影響が出る心配がほとんどありません。 - ストレスの軽減
自然分娩の際には、痛みのためにお母さんの血圧が上がったり、過呼吸になったり、場合によってはパニック状態になることもあります。このような状態が長く続くと、胎盤への血液の流れが少なくなってしまい、赤ちゃんにとってもかなりのストレスになりお腹の中で元気がなくなってくる場合もあります。無痛分娩により痛みが緩和されることで、お母さんの循環、呼吸が安定し、ストレスが軽減することで赤ちゃんも元気を保てます。 - 体力の温存
出産は基本的に時間がかります。数時間~十数時間を痛みに耐えながら過ごすのと、痛みを和らげた状態で過ごすのでは、体力の消耗が全く違ってきます。硬膜外無痛分娩はカテーテルを入れている間は何時間でも続けることができますので、長時間を要する出産には最も適しています。最近は高齢での初産の方が増えていること、また核家族化で出産後もすぐに上のお子さんのお世話もしなければならないなど、出産後の体力の温存も大切になっています。 - 家族とのゆっくりとした時間を過ごせます。
強い痛みを伴った陣痛に耐えて過ごすという時間ではなく、穏やかに分娩までの時間を過ごせます。最近は直前までお仕事をされる多忙な方も増えていますので、この時間にやっとご主人やご家族とゆっくりとお話をされたり、あるいは出産後のさまざまな不安点、質問などを落ち着いて助産師に質問したり、といった時間にあてることもできます。 - 痛みをコントロールした状態で、しっかりといきんで出産できます。
足に力が入らなくなるような強いお薬は使いませんので、ご自分でしっかりといきんで出産していただきます。ですから、ご自分で出産したという実感がないのではといった心配はいりません。 - 産科麻酔科医や助産師がお薬の効き目や安全性のチェックを常にしています。
- 万が一帝王切開が必要となったときにはカテーテルをそのまま利用して、直ちに帝王切開の麻酔に切り替えることが可能です。
どんなに問題のない妊娠経過であっても、帝王切開が必要となる可能性はゼロではありません。これは、無痛分娩であるなしにかかわらず起こりえます。このような状態では、一刻も早く赤ちゃんを生ませてあげることが必要になってきます。このとき、硬膜外無痛分娩で背中にカテーテルが入っていると、このカテーテルを使って直ちに帝王切開の麻酔に切り替えられ、速やかに帝王切開が行えます。
起こりうる問題点
麻酔薬・麻酔管理技術・麻酔監視モニターなどの進歩により、麻酔に関する安全性は著しく向上しています。しかし、麻酔に限らず医療行為には避けることができない副作用や合併症が起こりえます。当院では、できるだけ起こらないようスタッフ一同協力して診療につとめ、またこのようなことが起きた場合も適切に迅速に対応できるように準備しております。
血圧低下
麻酔の影響で妊婦さんの血圧が一時的に下がることがあります。点滴や薬を適切に使い対応することで妊婦さんや赤ちゃんに問題がないようにしていきます。
穿刺部痛
硬膜外麻酔カテーテルの入っていた部分の痛みを感じることがあります。一時的なものが多いですが長く続く場合はお知らせください。
掻痒 かゆみ
麻酔薬の影響で妊婦さんの体にかゆみを生じることがあります。通常かゆみの程度は軽いですが、つらい場合は薬剤などで対応します。
発熱
硬膜外麻酔をした妊婦さんが時に発熱(38℃以上)する場合があります。発熱は分娩後自然に解熱することがほとんどですが、発熱の原因を調べる為に採血などの検査が必要となる場合があります。
分娩遷延
麻酔の影響によりお産の進行がゆっくりとなり、子宮収縮薬による補助が必要になることがあります。出産時に吸引分娩となることがあります。
胎児心拍数の低下
無痛分娩中は、麻酔薬そのものの影響や血圧低下により赤ちゃんの心拍数がさがることがあります。迅速に対応する必要があるため、頻回の血圧測定や、胎児モニターを常時つけて、モニタリングしています。
なぜ痛みが和らぐのでしょう?
分娩の際の痛みは、
- 子宮が収縮して赤ちゃんを押し出そうとする痛み
- 狭い産道を赤ちゃんが通って出てくるときの痛み
の二つの痛みです。(1)痛みを感じる神経と、(2)子宮が収縮したり、赤ちゃんを産み出そうといきんだりする神経は別の種類の神経になります。
(1)痛みを感じる神経・・・知覚神経
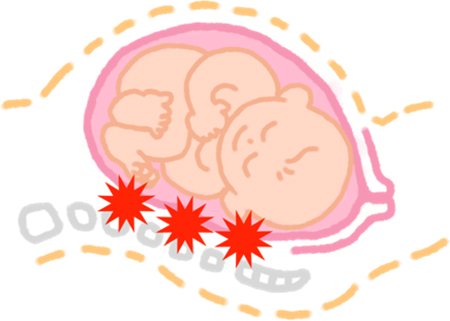
(2)子宮の収縮やいきみの神経・・・運動神経

硬膜外麻酔によって知覚神経を主にブロックし、運動神経への麻酔の影響は最小限になるように、すなわち分娩の進行を邪魔しないようにすることが無痛分娩の麻酔技術の大事なポイントとなります。幸い、痛みを感じる知覚神経は運動神経よりも細いので、薄い濃度の麻酔薬で主に知覚神経のみをブロックすることが硬膜外無痛分娩では可能になります。
麻酔薬の濃度が濃すぎると、知覚神経だけなく、運動神経までブロックしてしまいますので、分娩が進行しなかったり、足に力が入らなくなり自分でいきんで出産することが困難になったりします。ですから分娩時には、分娩の進行を妨げず、自分で足を動かすことができ、痛みも和らげるという濃度の麻酔薬を用いるのが理想ということになります。
痛みの感じ方には個人差があるということ、初産婦か経産婦かによって分娩の進行の速さや痛みの程度に差があるということ、そのため同じ濃度のお薬を同量投与しても、全く痛みを感じなくなる方もいれば多少痛みが残る方もいらっしゃいます。一概には言えませんが、痛みが残った場合でも`生理痛程度´であることがほとんどです。
「硬膜外無痛分娩」の前には「麻酔科外来へ」
硬膜外無痛分娩を希望される場合、まず硬膜外無痛分娩が可能かどうか、麻酔科医が診察いたします。血がとまりにくい方や背骨に異常のある方、硬膜外カテーテルが入る部分の皮膚に感染のある方などは硬膜外無痛分娩を行えない場合があります。安全かつ円滑に硬膜外無痛分娩を行うために、お産の前に麻酔科外来で麻酔科医からの説明と診察を受けておかれることをお勧めします。麻酔科外来を受診したからといって、必ずしも無痛分娩を受けなければならないということはありませんので、お気楽に受診下さい。また、麻酔科へ受診の際には、ご家族にも同伴して頂き、いっしょに説明を受けていただくことをお勧めします。(麻酔科外来受診料は、別途2,820円がかかります)。
硬膜外無痛分娩の費用は?
麻酔科医が硬膜外チューブを挿入した時間からお産までにかかった時間で費用が異なります。86,000円~(麻酔している時間によって加算があります)。 通常の分娩費に別途加算されます。
※ご不明なことは、外来助産師または麻酔科受診時に医師にお尋ねください。


